文雯医生的科普号
- 精选 斜视手术怎么做?
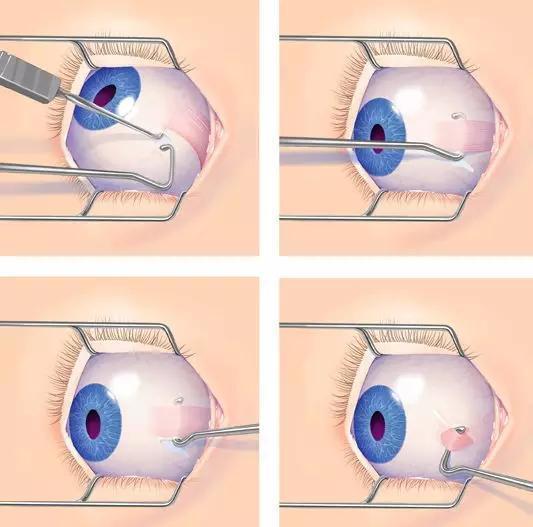
很多家长听到小朋友需要斜视手术,都会焦虑询问:“斜视手术是开刀吗?能激光吗?”“斜视手术是如何操作的?”。作为同样是宝妈的儿童眼科医生,非常能理解家长们焦虑的心情,因此在这里将斜视手术的大致步骤及家长关心的问题跟家长们分享。 斜视手术是目的对于不同类型是不一样的,对于儿童斜视来说,我们主要的目的是保持双眼正位,恢复双眼视功能(融合、立体视功能)等,而对于成人来说,更多的是美观的需求。不管是哪种手术目的,斜视的基本手术操作都是对眼外肌进行加强或减弱,从而调整双眼的相对位置。 每只眼有六条眼外肌,附着在眼球表面,手术的基本步骤是在结膜(眼白处的透明膜)做一个小切口,通过这个切口勾取眼外肌(如图),并根据术前制定的手术方案对眼外肌进行加强(缩短、折叠,特殊转位等)或减弱(后退、延长,转位等)后,再重新缝合固定在巩膜上后,再缝合结膜伤口。因为眼外肌附着在眼球表面,故斜视手术不进入眼球,不影响视力。 一般术后两周有眼部的红肿,两周至一个月左右恢复正常。因为手术切口在结膜,故眼睑、皮肤处不会有瘢痕。一般来说患儿术后几天会有眼内异物感,怕光等,其他无明显不适。
 文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科3959人已读
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科3959人已读 - 医学科普 复学后的近视防控及验光配镜国家卫健委发布的《儿童青少年新冠肺炎疫情期间近视预防指引》(二)
接上篇,马上复学了,复学后,扔需继续培养和保持良好的用眼习惯,随着学校课堂教学的恢复,逐步减少电子产品使用,增加自然光条件下户外活动。 (一)养成好的用眼习惯。 1.保持正确的读写姿势。 2.读写时间30-40分钟后要休息10分钟。 3.在充足的光线下读写,课桌椅应和儿童青少年身高匹配。 (二)减少电子产品的使用。 长时间使用电子产品会造成眼部不适,并增加近视风险。复学后儿童青少年应及时减少电子产品使用时间。 1.非学习目的使用电子产品,单次不宜超过15分钟,每天累计不宜超过1小时。 2.年龄越小的儿童使用电子产品的时间应越少。6岁以下的学龄前儿童应尽量避免暴露于手机、电脑等视屏环境,家长应起表率作用。 (三)增加自然光条件下户外活动。 户外活动是最简单、有效的预防近视的方式,充分接触阳光可以有效地预防近视发生和发展。 1.每天保证2小时以上的户外活动时间。 2.复学后提倡儿童青少年通过步行上下学、课间走出教室、下午放学后先进行户外活动后完成家庭作业等方式,增加户外阳光接触时间。 疫情期间验光配镜卫生防护 (一)视力矫正。 疫情期间,近视的儿童青少年,如视力低下影响到学习或生活,则需要进行视力矫正。 1.框架眼镜是儿童青少年最安全的视力矫正方法,应当按照配镜处方来验配眼镜。 2.不提倡配戴隐形眼镜。因控制近视需要配戴角膜塑形镜等特殊类型的隐形眼镜,必须严格遵从医嘱。 3.摘戴隐形眼镜之前必须保证手部清洁,严格按照“7步洗手法”洗净双手。 (二)验光配镜。 疫情期间,儿童青少年的常规视力复查、验光配镜等,建议暂缓就诊。如因视力下降影响学习确需验光配镜,应到专业的医院眼科或视光中心就诊。 1.提前了解医院就诊信息,按医院要求进行预约,以便分时段错峰就诊,避免交叉感染。 2.就诊过程中,儿童青少年和陪诊家长均应佩戴口罩,配合测量体温,如实告知医生做好疫情相关信息登记,配合医生使用非接触眼科器械完成检查。
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科暂无购买 - 医学科普 线上学习期间儿童青少年的近视防控国家卫健委《儿童青少年新冠肺炎疫情期间近视预防指引》
因为新冠肺炎的影响,各地各类学校延迟开学,儿童青少年的学习模式由课堂学习改为了线上学习,并且户外活动减少,不少家长发现孩子开始看不清东西,或者原有的近视增长的很快,家长的焦虑和矛盾我非常理解,也希望尽
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科1人已购买 - 诊前须知 间歇性外斜视如何治疗?必须要手术吗?
间歇性外斜视就是外斜视间歇性发生,在部分情况下患儿双眼还可以保持正位。间歇性外斜视的临床表现除了在疲劳、疾病、注意力不集中时表现出外斜,常见的症状还有畏光,在阳光下喜欢闭上一只眼睛。家长带着宝宝来到我的诊室,最多的疑问就是间歇性外斜视怎么治疗?必须要手术吗?什么时机做手术最好?下面我会根据最新的美国临床指南(PPP)针对这些问题一一解答。 儿童视觉发育阶段,不仅双眼的视力在不断提高,大脑还要学会融合双眼图像,进而形成立体视觉,这就是双眼单视功能。外斜视的患者在发病初期表现为注视远方的时候出现外斜,看近时仍可以维持正常眼位和双眼单视功能,但是随着病情进展,其颞侧视网膜会发生抑制,如果不及时进行手术干预,则可继续发展成为恒定性外斜而最终完全丧失双眼单视功能。因此,原则上如有潜在影响双眼单视功能或者已有双眼单视功能受损的间歇性外斜视患儿需要手术,手术的目的是尽量保留或恢复双眼单视功能,甚至立体视功能。 基于上述的治疗原则,在临床上我们一般会观察以下几个指标来确定患儿是否需要手术及选择手术时机: 1. 屈光矫正:就外斜视来说,对任何导致单眼或双眼视力减退的屈光不正都应该进行屈光矫正。增加视网膜影像的清晰度常常有利于控制外斜视。这些屈光不正包括近视、高度远视、散光和明显的屈光参差。在一项研究表明有90%以上年龄小于20岁的外斜视患者中发现患有近视眼。即使对轻度近视眼予以矫正也有益于间歇性外斜视患者,一般不提倡矫正轻、中度远视,因为这样会减少调节性集合,从而不利于控制或者反而会加重外斜的程度。 2. 弱视:如果患者有一眼明显弱视,一般先进行弱视治疗后再行手术治疗; 3. 外斜的融合控制能力:外斜视的融合控制能力是评估间歇性外斜视严重程度的一项重要指标。Mohney和 Holmes提出了IXT患者在诊室检查时的眼位控制能力分级方法,将患者看远与看近的眼位控制能力分为6个等级: 观察患者眼位30 秒,其眼位一直呈外斜视为5级(恒定性外斜视,控制力最差);外斜视的时间>15秒为4级,5秒为2级,1-5秒为1级,
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科3736人已读 - 医学科普 宝宝近视了怎么办延缓近视三大法宝
宝爸宝妈最担心的就是宝宝视力不好,一旦幼儿园或者学校体检发现视力不佳要求来医院检查,就焦急万分:“我家孩子是不是近视了?”。确实,现在我国的近视发病率越来越高,而且越来越年轻化,很多还未上学的小朋友早早的就带上了近视眼镜。如果很早就近视,不及时进行近视防控干预,势必每年都会增加度数,到成年后就会是高度近视,相应的高度近视所带来的眼底病变等也无法逆转。因此,近视防控,延缓近视进展尤为重要,要从娃娃做起。 那得了近视怎么办呢?首先是到正规的医院小儿眼科进行屈光度数的检查,一般年龄较小、首次就诊的小朋友我们需要散瞳验光,当达到一定度数我们需要配镜矫正,并且需要每半年就要复诊,验光检查是否有近视的进展。 目前,延缓近视进展有三大法宝: 1.多户外运动,一天需保证2个小时以上的户外运动。大量研究已证实环境因素在近视的发展中起关键作用,近视的儿童被证实室内时间过长而室外时间过短。因此,多户外运动在延缓近视进展中至关重要。2. 佩戴OK镜。OK镜也称为角膜塑形镜,就是晚上佩戴的隐形眼镜,对角膜有一定塑性作用,白天醒来后就无需戴框架眼镜,OK本身也有延缓近视发展的效果。OK镜需要8岁以上患儿才可以验配。 3. 低浓度的阿托品眼水。如果小朋友近视进展较快,可以配0.01%的阿托品眼水,每晚睡前用,可以延缓近视的进展。这一药物目前在我院(复旦大学附属眼耳鼻喉科医院)有。滴用前需要测眼压和眼轴长度。 以上三个法宝同时使用对延缓近视进展的作用更大,因此建议联合使用。为了不让孩子以后戴着厚厚的镜片,不让他们出现高度近视的眼底损害,请在出现近视后就来控制近视进展
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科2972人已读 - 诊前须知 宝宝是不是有斗鸡眼?
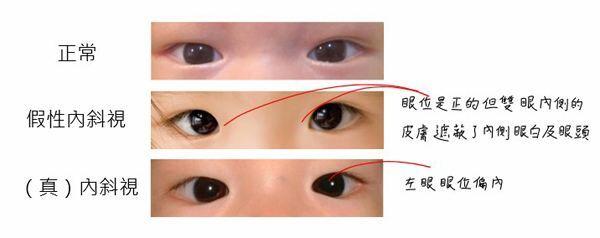
我的门诊经常有焦急的家长带着宝宝来:“文医生,我家宝宝是不是有斗鸡眼啊?”“邻居们都说我家宝宝有斗鸡眼,快帮我们看看”。 什么是“斗鸡眼” “斗鸡眼”也就是我们临床上“内斜视”的俗称。内斜视的主要表现为眼睛中间的瞳孔天生或人为的朝中间靠拢,也俗称为“对眼”。我们两只眼睛分别看到图像,然后两幅图像重叠融合经大脑形成立体的图像,才算正常的双眼视功能。正常双眼视功能形成的条件为双眼视力基本平衡、双眼位置正常(无斜视)、双眼同时看东西并且眼球运动协调等。双眼视功能自宝宝婴儿时期就开始发育,所以年龄越小的斜视对其影响最大,一般在5-6岁以内的不利因素就会影响立体视的发育,并且内斜视对立体视形成的影响最大。因此发现内斜视一定要抓紧确诊和治疗,不要延误治疗。 但是,当家长感觉宝宝有“斗鸡眼”时,宝宝不一定患有内斜视。当宝宝有内眦赘皮、眼距宽鼻梁低时会看起来眼球位置偏内,被误认为有“内斜视”,来诊室经医生检查排除内斜视,这种被称为“假性内斜视”,并不需要治疗。 内斜视如何治疗? 当我们在诊室如果碰到内斜视的患儿,我们会让家长先先回去给宝宝用阿托品凝胶散瞳五天,然后再来医院。不少家长不理解,觉得来回医院非常折腾。但是我要告诉家长的是,这一步骤非常关键。因为一部分内斜视是由于调节因素引起的,需要将调节因素去除后验光,若有中高度远视需足配眼镜,佩戴3-6月后再进行斜视检查。如果这时带着眼镜仍有斜视,则需要手术治疗;若带着眼镜已无内斜视,则只戴镜不需手术。另外如若伴有单眼弱视,除佩戴眼镜外还需配合遮盖弱视治疗,手术也需等弱视治疗方可实行。 因此,一旦家长发现宝宝有“斗鸡眼”需抓紧时间来医院,请专业的斜弱视和小儿眼科医生检查,以排除或确诊治疗。
 文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科4807人已读
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科4807人已读 - 诊前须知 宝妈医生谈小儿眼病
写在最前:很多我的病人问我为什么最近没来上班,原因是作为小儿眼科医生的我也有了自己的小天使。我很少写科普文章,一直希望能够把更多的精力给予来门诊的患者,但是有了自己的孩子以后,我更加感同身受孩子生病后父母是多么的焦虑,带孩子去熙熙攘攘的医院看病是多么的糟心,对医生一大串医学名词一知半解的手足无措,所以我想以一名医生更是一个普通宝妈的身份写写宝宝眼病那些事,希望能给家长们一些帮助。 什么样的情况必须马上去看眼科医生 荣升为宝妈以后,我最能体会家长的纠结在于,看到宝宝有异常情况想去找医生探个究竟,但是带宝宝,尤其是刚出生没多久的宝宝去医院如同打仗,并且医院人多嘈杂,没病去趟医院感染的风险也极大;但是在家里观察又怕耽搁宝宝的病情。因此,我想列出一些必须要去去眼科就诊的眼部表现和可能得疾病,供家长们参考。 首先比较关键的是观察宝宝眼球大小,有无明显的眼球增大,角膜有无水肿混浊,宝宝有无表现出畏光流泪,这些体征提示有先天性青光眼的可能,必须尽早确诊,控制眼压,否则会有不可逆性视神经损伤的可能。 另一个特别需要留心的重要体征是白瞳,也就是瞳孔区发白,这个体征十分重要的原因是提示很多重要的疾病,而且这些疾病的治疗不容延误。比如视网膜母细胞瘤,先天性白内障等 孕32周以下,出生体重低于1500g,有吸氧史的早产儿需要常规到眼科进行眼科筛查,以排除早产儿视网膜病变。这个疾病的治疗有一定窗口期,错过治疗有致盲风险,因此有上述情况的家长需提高认识。 另外是我的专业,儿童斜视。家长要关注宝宝眼睛的位置和眼球的运动,是否有内斜(斗鸡眼)或者外斜或者眼球运动异常。自我的宝宝出生后,我就观察他的眼球运动,刚出生的小宝宝会有内斜和轻微的眼球震颤,随着月龄增大,这些体征部分会逐渐消失。但是如果月龄增大后仍有明显的斜视,尤其是内斜,需到斜视与小儿眼科专科就诊,进行诊断和治疗。这部分我在后面的科普文章会展开说明。 其他一些少见的情况也需要立刻来眼科就诊,如上睑下垂,角膜白斑,鼻泪管阻塞等。
文雯 副主任医师 上海市五官科医院 小儿眼科与斜弱视学科2人已购买





